 Le groupe CRCE du Sénat, auquel je suis rattachée, a déposé sous la conduite de Laurence Cohen, sénatrice communiste du Val-de-Marne, le 28 mai 2019 plus de 70 amendements au projet de loi « organisation du système de santé », que vous pourrez retrouver plus bas.
Le groupe CRCE du Sénat, auquel je suis rattachée, a déposé sous la conduite de Laurence Cohen, sénatrice communiste du Val-de-Marne, le 28 mai 2019 plus de 70 amendements au projet de loi « organisation du système de santé », que vous pourrez retrouver plus bas.
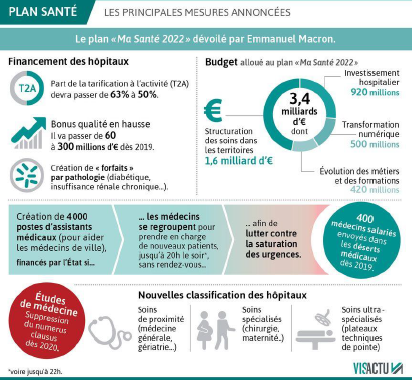
Le projet de loi Santé est la traduction législative d’une partie du « Plan Santé 2022 » annoncé par le Président de la République le 18 septembre 2018. Ce plan porte pour ambition de répondre de manière « systémique » à la crise que traverse l’hôpital et le monde médical depuis plusieurs années. Chiffré à 3,4 milliards d’euros sur 4 ans, ce plan apparaît largement sous-financé.
Loin de mettre en place des mesures d’urgence pour l’hôpital, ce plan s’inscrit dans la continuité de la politique de santé menée lors du dernier quinquennat : extension des communautés professionnelles territoriales de santé et des Groupements hospitaliers de territoire (GHT), poursuite du virage ambulatoire, un objectif de dépenses de santé bridé au regard des besoins de santé, le décloisonnement public/privé.
Si quelques mesures peuvent apparaître positives (fin du numerus clausus, remise en cause de la T2A (tarification à l’activité), encouragement à l’exercice regroupé des médecins dans le cadre de centres de santé), d’autres sont dangereuses (comme la réorganisation de la carte hospitalière, les nouvelles missions des hôpitaux de proximité).
La réforme du financement de l’hôpital (réduction de la part de la tarification à l’activité) sera principalement mise en œuvre dans le cadre des lois de financements de la Sécurité sociale 2019 et 2020. L’envoi de 400 médecins généralistes (dont 200 salariés) dans les déserts médicaux est mise en oeuvre à l’aide d’une instruction gouvernementale. Le rôle et le financement des communautés professionnelles et territoriales de santé (CPTS) et la création des 4000 assistants médicaux ont été renvoyés aux négociations conventionnelles entre l’assurance maladie et les syndicats médicaux.
Le texte abuse de recours aux ordonnances (6 habilitations et 2 ratifications) et concerne le cœur de la réforme du système de santé, à savoir :
- la refonte de la carte hospitalière via la labellisation des hôpitaux de proximité ;
- la réforme du régime des autorisations d’activités de soins ;
- la re-certification des médecins ;
- la création d’un statut unique de praticien hospitalier ;
- et la prescription dématérialisée.
La réforme de la santé aura donc lieu pour l’essentiel en dehors de ce projet de loi, ce qui traduit une méthode de gouvernement autoritaire et une stratégie pour contourner les enjeux essentiels de la réforme, tout en laissant de grandes marges de manœuvres.
I. Cette réforme vient valider et prolonger l’austérité budgétaire
Sur le fond, ce projet de loi traduit le décalage entre les revendications du monde hospitalier et les réponses apportées par le gouvernement. Le Plan Santé 2022, à l’origine de ce texte, se veut une stratégie nationale de santé économe en deniers publics qui mise sur la réorganisation système de soins en priorisant la médecine de ville.
Loin de sortir du carcan budgétaire dans lequel l’hôpital est enfermé, ce plan vient valider les effets des multiples cures d’austérité infligées depuis 20 ans au secteur public de santé. Les deux premiers PLFSS du quinquennat prolongent la compression des dépenses d’assurance maladie avec un ONDAM fixé successivement à 2,3 % et 2,5 % quand les besoins en santé nécessiteraient une progression annuelle de 4 % des dépenses de soins. Il en résulte des économies drastiques pour le secteur hospitalier : 1,6 milliards d’euros en 2018, 900 millions en 2019.
II. Une réforme qui entretient la confusion entre le secteur public et le secteur privé et renforce la concurrence entre établissements de santé
Comme les précédentes réformes du système de santé (Loi HPST 2009, Loi Touraine 2016) mais de manière plus affirmée, ce texte poursuit une double logique dangereuse. D’une part, il tend à mettre fin au clivage public/privé dans le système de santé par l’exigence de coopération entre les structures et les professionnels à l’échelle d’un territoire avec pour finalité la réduction des coûts. D’autre part, il prolonge la concurrence déjà existante entre les établissements au sein même du secteur public et entre le public et le privé.
Plusieurs mesures présentes dans le projet de loi témoignent de la volonté de mettre fin au clivage public/privé en matière d’offre de soins. Cette confusion est d’autant plus dangereuse qu’elle participe à « manager » l’hôpital public comme une entreprise privée qui doit sans cesse gagner des parts de marché.
Au final, ce projet de loi renforce les injonctions contradictoires adressées à l’hôpital public depuis tant d’années. L’hôpital, censé défendre les valeurs du service public, doit se comporter comme une entreprise commerciale pour survivre.
III. Une réforme de la carte hospitalière au service d’une médecine à trois vitesses et de la réduction globale de l’offre publique de soins
La réforme initiée par le Gouvernement entend reconfigurer l’offre de soins hospitalière autour de l’idée de gradation des soins.
Elle définit trois principaux niveaux pour mieux coller aux besoins des patients dans les territoires :
- Les soins de proximité (médecine, gériatrie, réadaptation…) ;
- Les soins spécialisés (chirurgie, maternité…) ;
- Les soins ultra-spécialisés ou plateaux techniques de pointe (greffes, maladies rares…).
Cette trilogie fait office de référentiel. Loin de créer de nouvelles structures, cette réforme vise plus à transformer des établissements existants en « hôpitaux de proximité ». Concrètement, cela veut dire que d’anciens hôpitaux locaux vont être renforcés, mais parallèlement des hôpitaux généraux vont devoir fermer des services (maternité et chirurgie).
Le Président de la République et la Ministre de la santé l’ont répété : « il n’y aura aucunes fermetures d’hôpitaux ni de maternités. » En réalité, le gouvernement comme Emmanuel Macron jouent sur les mots puisque les hôpitaux ferment leurs services et les lits pour être transformés en coquille vide, tandis que les maternités sont transformées en centre de périnatalité sans possibilité d’accouchement.
IV. Des mesures de faible ampleur face aux déserts médicaux
L’enjeu des déserts médicaux est donc pris avec légèreté dans ce projet de loi avec des mesures qui restent incitatives et n’engagent pas de financements publics. Le Gouvernement refuse de mettre en place des mesures de régulation à l’installation des médecins. Le développement des centres de santé n’apparaît pas non plus comme une priorité alors qu’il y a une appétence des médecins à exercer sous la forme salariée.
V. Les enjeux de démocratisation des études médicales et de régulation à l’installation des médecins sont partiellement traités
La fin du numerus clausus constitue une véritable avancée que nous réclamons depuis de longues années. Mais s’il n’y a plus de quotas nationaux, ce seront désormais les facultés de médecine et les ARS qui auront la main sur la formation de médecins. Nous aurons donc des quotas régionaux calculés par rapport aux besoins des territoires en remplacement de généralistes ou spécialistes.
Amendements du groupe CRCE au projet de loi Organisation du Système de Santé

